Ceratocone: do diagnóstico ao tratamento — o que você precisa saber em cada etapa
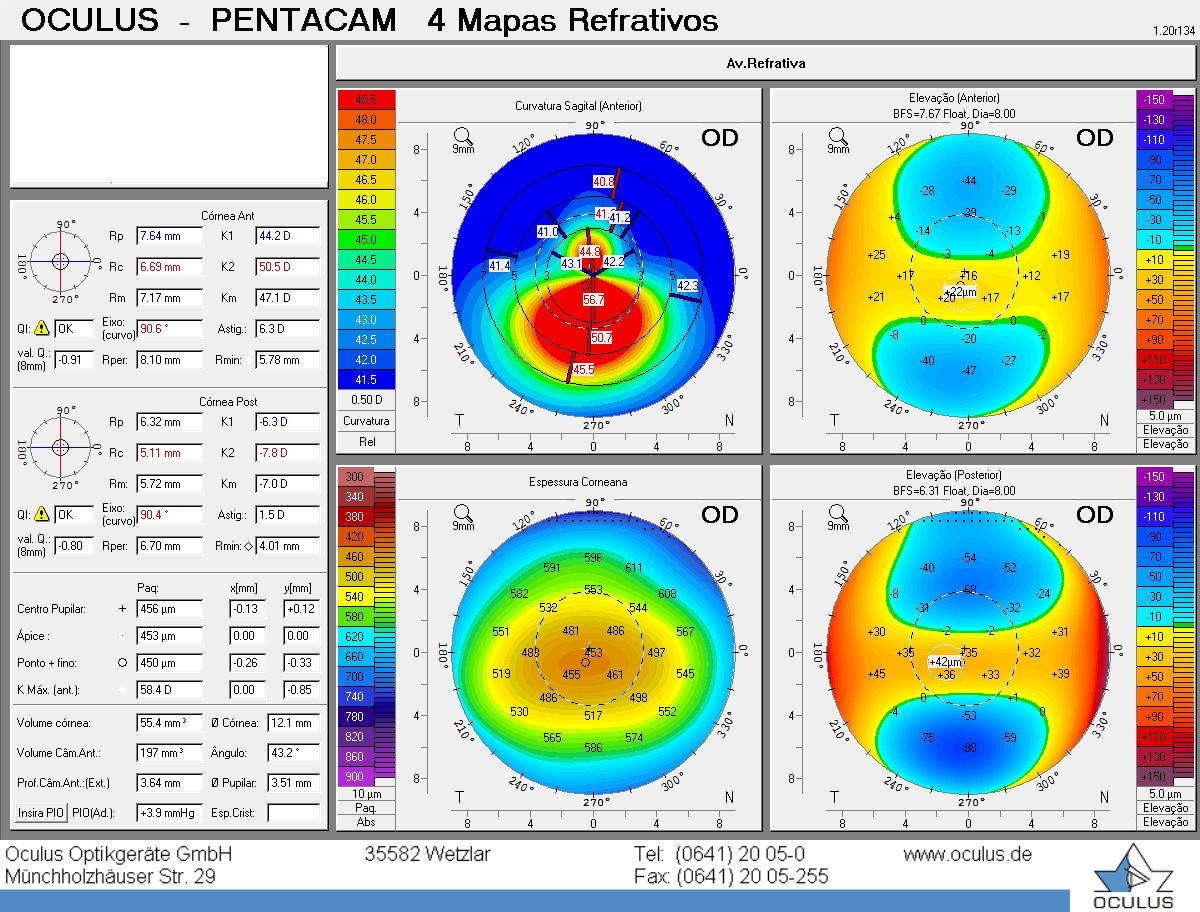
Pentacam 4 Mapas Refrativos — paciente com ceratocone OD. OFTA VITTA, Umuarama-PR
Artigo complementar
Este artigo aborda diagnóstico e tratamento. Para entender em detalhe o que os exames mostram e como interpretá-los, leia:
Ele tinha 22 anos e havia trocado de óculos três vezes nos últimos dois anos. O oculista dizia que o grau havia mudado de novo — astigmatismo alto, irregular, difícil de corrigir. Com os óculos novos, enxergava melhor por algumas semanas. Depois, a distorção voltava. A visão noturna era particularmente ruim. Ele havia aprendido a conviver com isso como se fosse normal.
Não era normal. Era ceratocone.
O diagnóstico foi feito durante uma triagem para cirurgia refrativa. O Pentacam mostrou, com clareza, o que nenhuma topografia convencional havia revelado antes: afinamento estromal progressivo, elevação posterior alterada, índices de Belin/Ambrósio fora dos limites de segurança. A cirurgia a laser foi descartada. O ceratocone, naquele momento, ainda estava em progressão.
Esse cenário se repete com frequência. Não porque o ceratocone seja raro — é mais prevalente do que os números clássicos sugerem — mas porque o diagnóstico tardio ainda é comum, especialmente quando a investigação se limita à topografia de face anterior.
Este artigo percorre a jornada completa: como o ceratocone é identificado, como seu progresso é monitorado, e quais são as opções de tratamento em cada estágio — com a clareza de que cada intervenção tem um momento certo e uma indicação precisa.
O que é ceratocone — e por que não é só "grau alto"
Ceratocone é uma ectasia corneana progressiva. O que isso significa na prática: a córnea — que deveria manter um formato aproximadamente esférico — passa a afinar e protrair na sua porção central ou paracentral, assumindo uma forma de cone. Esse processo não é uniforme, o que explica o astigmatismo irregular característico da doença: um astigmatismo que não segue os eixos regulares e, portanto, não é corrigível de forma satisfatória por lentes esféricas ou cilíndricas convencionais.
A prevalência classicamente citada é de 1 para cada 2.000 pessoas. Mas estudos com tomografia corneana de alta resolução em populações assintomáticas sugerem que o número real é significativamente maior — especialmente quando se incluem formas subclínicas e formas frustras da doença, que não causam sintomas visuais evidentes mas representam risco cirúrgico real.
O ceratocone não é sinônimo de grau alto. É possível ter astigmatismo elevado com córnea estruturalmente normal. É possível ter ceratocone inicial com grau relativamente baixo. A distinção é feita pelos exames — não pelo grau dos óculos.
Fatores de risco que merecem atenção
- Atopia e alergia ocular: a relação entre ceratocone e alergia ocular é bem estabelecida. A hipótese mais aceita envolve a fricção crônica — pacientes com coceira ocular persistente friccionam os olhos com frequência e intensidade, e isso é um fator de progressão documentado.
- História familiar: o componente genético existe. Parentes de primeiro grau de portadores de ceratocone devem ser rastreados, mesmo sem sintomas.
- Síndrome de Down: prevalência de ceratocone significativamente maior nessa população.
- Uso prolongado de lentes de contato rígidas: pode mascarar o diagnóstico e, em alguns modelos de evidência, contribuir para a progressão.
A pergunta que todo oftalmologista deveria fazer na triagem refrativa: "Você coça os olhos com frequência?" Essa resposta muda o nível de suspeita clínica.
Como o ceratocone é descoberto — e como deveria ser descoberto
Sintomas que deveriam levantar suspeita
O ceratocone em estádio inicial frequentemente não causa sintomas óbvios. Quando aparecem, os mais característicos são:
- Trocas frequentes de grau: especialmente astigmatismo com eixo instável ou valores crescentes. O paciente que "não segura o grau" merece investigação tomográfica.
- Visão distorcida que não melhora com óculos atualizados: a irregularidade da córnea gera aberrações de alta ordem — distorções que o óculos não corrige porque não é projetado para isso.
- Diplopia monocular: ver imagem dupla ou fantasma com um olho fechado. Sintoma subestimado e muito específico de irregularidade corneana.
- Visão noturna desproporcional: halos e glare noturnos intensos, piores do que o esperado para o grau corrigido.
- Fotofobia progressiva: sensibilidade à luz que aumenta com a progressão da doença.
O exame que faz o diagnóstico — e o que ele realmente mostra
A topografia de córnea convencional — baseada em discos de Plácido — mapeia apenas a face anterior da córnea. Para o diagnóstico de ceratocone inicial e, especialmente, de formas frustras, ela é insuficiente.
O padrão atual é a tomografia de Scheimpflug — o Pentacam. A diferença não é apenas tecnológica; é clinicamente relevante.
- Face posterior da córnea: a elevação posterior é frequentemente o primeiro parâmetro a se alterar no ceratocone, antes de qualquer mudança visível na face anterior. Uma topografia normal com elevação posterior alterada no Pentacam é ceratocone subclínico até prova em contrário.
- Mapa paquimétrico completo: espessura em múltiplos pontos. O afinamento focal, especialmente quando deslocado do centro geométrico, é sinal de alerta.
- Índice BAD-D (Belin/Ambrósio Display): índice composto que integra múltiplos parâmetros tomográficos em um valor único. BAD-D acima de 1,6 já merece atenção; acima de 2,6 tem alta especificidade para ceratocone.
- Índices de progressão: o Pentacam permite comparar exames seriados com precisão submícron. Progressão é definida objetivamente, não por impressão clínica.
O ceratocone subclínico — forma fruste — não causa sintomas visuais significativos e pode ser completamente invisível na topografia convencional. Ele é a contraindicação silenciosa da cirurgia refrativa a laser. Só o Pentacam o identifica com confiabilidade.
A avaliação com Pentacam é realizada no OFTA VITTA.
Conheça o protocolo completo de avaliação de córnea.
Estadiamento — por que a gravidade determina o tratamento
Ceratocone não é uma entidade única. É um espectro que vai do achado tomográfico incidental — sem impacto visual — ao estádio avançado com opacidade estromal e intolerância a qualquer lente de contato. O estadiamento orienta o tratamento.
- Classificação de Amsler-Krumeich (graus I a IV): classifica com base em curvatura máxima, equivalente esférico, opacidade e espessura mínima. Ainda amplamente usada na literatura e na indicação cirúrgica.
- Sistema ABCD (Belin): mais moderno. Avalia raio de curvatura anterior (A) e posterior (B), espessura mínima (C) e acuidade visual com melhor correção (D). Captura nuances que o Amsler-Krumeich não captura, especialmente em estádios iniciais.
A consequência prática: o tratamento indicado para ceratocone grau I progressivo é completamente diferente do tratamento para grau III com intolerância a lentes. Tratar ambos da mesma forma é erro clínico.
Ceratocone progride? Quando para?
Sim, progride — mas não de forma imprevisível. Há fatores de risco conhecidos e critérios objetivos para definir quando a progressão está ocorrendo.
Fatores associados a progressão mais rápida
- Idade jovem: abaixo de 30 anos, o ceratocone tende a ser mais dinâmico. Acima dos 35 a 40 anos, a progressão espontânea desacelera na maioria dos casos — possivelmente por rigidez progressiva do colágeno corneano.
- Atopia ativa e fricção ocular: pacientes que coçam os olhos regularmente, especialmente com intensidade, têm progressão mais rápida. Esse é o fator modificável mais importante: controle da coceira reduz a progressão.
- Clima quente: estudos em populações de países tropicais mostram maior prevalência e progressão mais rápida — possivelmente relacionado ao calor e à maior exposição UV, além da prevalência de atopia.
- Ausência de tratamento: ceratocone progressivo não tratado pode evoluir para estádios avançados com necessidade de transplante de córnea. A janela terapêutica do crosslinking é de córneas com espessura ainda adequada — uma vez perdida essa janela, as opções se restringem.
Como a progressão é definida objetivamente
Progressão não é impressão clínica. É definida por critérios tomográficos comparativos:
- Aumento de K máximo acima de 1,0 D em 12 meses
- Redução de espessura mínima acima de 2% em 12 meses
- Aumento da elevação posterior acima de 2 mícrons em 12 meses
- Mudança de equivalente esférico acima de 0,50 D em 12 meses
A monitorização seriada — geralmente a cada 6 meses em casos suspeitos ou já diagnosticados — é o que permite identificar a progressão no momento certo para intervir.
As opções de tratamento — cada uma no seu momento certo
Esse é o ponto onde a maioria dos artigos sobre ceratocone falha: apresentar as opções como se fossem equivalentes ou intercambiáveis. Não são. Cada modalidade tem uma indicação específica, um objetivo clínico distinto e um momento ideal na história natural da doença.
Crosslinking corneano (CXL) — estabilizar antes de tudo
Objetivo: estabilizar a córnea. Não melhorar a visão. Essa distinção é fundamental para alinhar expectativas.
O crosslinking funciona por fotoativação química: riboflavina (vitamina B2) é instilada na córnea e ativada por radiação UVA de comprimento de onda específico. A reação fotoquímica gera novas ligações covalentes entre as fibrilas de colágeno estromal — aumentando a rigidez biomecânica da córnea e interrompendo o ciclo de progressão.
- Indicação precisa: ceratocone com progressão documentada, espessura corneana mínima acima de 400 mícrons (protocolo Dresden clássico) e ausência de cicatriz estromal central significativa.
- Dresden clássico vs. protocolos acelerados: o protocolo original (3 mW/cm² por 30 minutos) tem a maior evidência de longo prazo. Protocolos acelerados (9 a 45 mW/cm²) reduzem o tempo de procedimento, mas os dados de eficácia em 5 a 10 anos ainda estão sendo consolidados.
- O que o crosslinking não faz: não reverte o dano já estabelecido. Após o CXL, o paciente pode continuar precisando de óculos ou lentes de contato para correção visual. O objetivo é impedir que piore, não curar o que já foi perdido.
Implante de anel intraestromal (ICRS) — melhorar a visão quando o óculos não é suficiente
O anel intraestromal — comercialmente conhecido como Ferrara Ring, Intacs, Keraring, entre outros — consiste em segmentos de polimetilmetacrilato (PMMA) inseridos em um canal criado no interior do estroma corneano. Sua ação é mecânica: ao ocupar espaço no estroma periférico, os segmentos achatam a zona central da córnea, reduzindo a protrusão e regularizando parcialmente a superfície.
- Objetivo: melhorar a qualidade visual e a tolerância a lentes de contato. Não substitui o crosslinking em córneas ainda em progressão.
- Com laser de femtossegundo: a criação do canal com femtossegundo — em vez do mecânico — aumenta a precisão da profundidade e do diâmetro, reduz o risco de complicações e melhora a reprodutibilidade do resultado. É o padrão atual em centros especializados.
- Reversibilidade: os segmentos podem ser removidos ou substituídos se o resultado não for satisfatório ou se a doença progredir. Essa característica é uma vantagem importante em relação a outras modalidades.
Lentes de contato especiais — quando a correção óptica precede ou substitui a cirurgia
Em vários estádios do ceratocone — especialmente nos moderados e avançados — a melhor acuidade visual não é alcançada com óculos nem indicada para cirurgia imediata. As lentes de contato especiais preenchem esse espaço.
- Lente rígida gás-permeável (RGP): cria uma interface de lágrima entre sua superfície regular e a córnea irregular — neutralizando o astigmatismo irregular e melhorando a acuidade. Primeira opção em casos moderados que não toleram óculos.
- Lente escleral: apoia-se na esclera, não na córnea. Isso elimina o contato com a zona afetada, melhora o conforto e permite o uso em córneas muito irregulares ou com cicatrizes superficiais. É a opção de escolha em casos avançados antes de considerar transplante.
- Lente híbrida: centro rígido com saia gelatinosa. Combina a óptica da lente RGP com conforto maior. Indicada em casos selecionados com dificuldade de adaptação a lentes puramente rígidas.
Importante: as lentes de contato não tratam o ceratocone — não estabilizam nem revertem a doença. Elas corrigem a visão enquanto o tratamento estrutural (CXL, anel) é conduzido ou quando não há indicação cirúrgica ativa.
Transplante de córnea — a última linha, não a primeira opção
O transplante de córnea é indicado quando todas as outras opções foram esgotadas ou são inviáveis: ceratocone avançado com opacidade estromal central significativa, intolerância comprovada a qualquer tipo de lente de contato especial, acuidade irrecuperável por meios ópticos.
- DALK (ceratoplastia lamelar profunda anterior): substitui o estroma doente preservando o endotélio do receptor. É o procedimento de escolha no ceratocone porque o endotélio, na maioria dos casos, está intacto. Menor risco de rejeição, recuperação mais rápida, resultado refrativo mais previsível do que a ceratoplastia penetrante.
- PKP (ceratoplastia penetrante): substitui toda a espessura da córnea, incluindo o endotélio. Reservada para casos com comprometimento endotelial associado ou quando o DALK não é tecnicamente viável.
Quando o ceratocone é diagnosticado e tratado cedo, a necessidade de transplante é evitada na grande maioria dos casos.
O que o ceratocone NÃO é — e o erro que pode comprometer a visão definitivamente
Contraindicação absoluta
Cirurgia refrativa a laser — LASIK, PRK ou SMILE — em córnea com ceratocone, mesmo inicial ou subclínico, é uma contraindicação absoluta. Não há grau de ceratocone "leve o suficiente" para ser ignorado na triagem refrativa.
A lógica é simples: a cirurgia refrativa a laser remove tecido estromal para remodelar a curvatura da córnea. Em uma córnea já biomecanicamente fragilizada pelo ceratocone, essa remoção de tecido pode precipitar ectasia progressiva — uma degeneração acelerada e irreversível que pode levar a perda visual severa.
Uma topografia de Plácido normal não exclui ceratocone subclínico. Exclui apenas o que a topografia é capaz de detectar — que é a face anterior. A elevação posterior alterada, o afinamento focal, o BAD-D elevado: só o Pentacam mostra.
Já atendi pacientes que foram operados a laser em outros serviços, sem Pentacam pré-operatório, e desenvolveram ectasia pós-refrativa progressiva. A visão, que podia ter sido simplesmente corrigida com óculos ou lente de contato, tornou-se irrecuperável sem transplante de córnea. O Pentacam existia. A triagem não foi feita.
A triagem pré-refrativa com tomografia de Scheimpflug não é protocolo optativo. É o que diferencia um resultado cirúrgico excelente de uma complicação iatrogênica. Veja mais sobre os critérios de segurança em cirurgia refrativa.
Ceratocone não é sentença — é diagnóstico que exige sequência correta
O paciente com 22 anos que abriu este artigo — aquele que trocou os óculos três vezes em dois anos — foi diagnosticado no momento certo. Fez crosslinking. A progressão foi documentada e interrompida. Dois anos depois, com lente rígida gás-permeável adaptada corretamente, tem visão funcional boa. Não precisou de transplante. Provavelmente não vai precisar.
Esse é o desfecho possível quando a doença é identificada antes de atingir o ponto de sem retorno. O ceratocone não perdoa o diagnóstico tardio — mas é altamente responsivo ao tratamento precoce.
A diferença entre esses dois caminhos, na maior parte das vezes, é um Pentacam feito no momento certo.
Para entender em detalhe como os exames são interpretados e o que cada parâmetro significa clinicamente, leia o artigo complementar: Ceratocone: o que os exames realmente mostram.
Suspeita de ceratocone ou triagem para cirurgia refrativa?
O assistente de IA é um serviço exclusivo do Dr. Augusto Legnani e não representa o OFTA VITTA Hospital Oftalmológico.
Perguntas frequentes
Sobre o autor
Dr. Augusto Legnani Neto — Oftalmologista (CRM-PR 18.987 | RQE 14.692). Especialista em cirurgia de catarata, cirurgia refrativa e neuro-oftalmologia. Fundador do OFTA VITTA Hospital Oftalmológico e do Instituto OFTA (Umuarama, PR). Professor do curso de Medicina da UNIPAR. Preceptor de residência médica em Oftalmologia.
Este artigo tem caráter exclusivamente educativo e informativo. Não substitui a avaliação clínica individualizada.